yanamams
Яна·Мама сына (7 лет), беременна (20 нед.)
Что означают красные отметки на УЗИ при беременности?
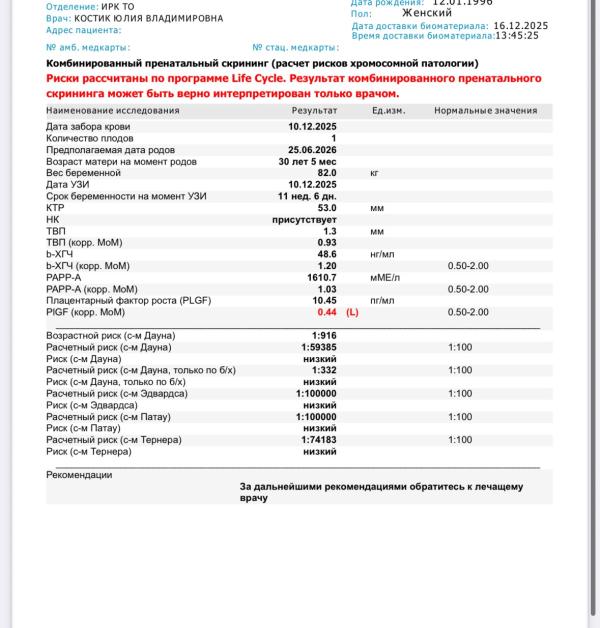
Девочки, кто разбирается что это красным отмечено?
1
Комментарии
Это показатель того, насколько удачно заложилась плацента
Нравится Ответить
Плацентарный фактор роста понижен. Норма от 0,5
Нравится Ответить

Здравствуйте! Спросила у ИИ, вот результат :
Спасибо — постараюсь объяснить просто предупреждение: я даю общую информацию — окончательно интерпретировать результаты и решать, что делать дальше, должен ваш врач.
Кратко о том, что это за скрининг
• Это комбинированный пренатальный скрининг 1-го триместра. Он оценивает риск хромосомных аномалий (в первую очередь синдром Дауна (21), Эдвардса (18), Патау (13)) на основе: возраста матери, результатов УЗИ (носовая кость, толщ. воротникового пространства NT, длина плода CRL) и двух/трёх биохимических маркёров в крови (PAPP‑A, свободный β‑hCG, иногда PlGF).
• Важно: это скрининг (оценка риска), а не диагностический тест. Положительный (высокий риск) результат обычно ведёт к уточняющим тестам (неинвазивный ПЦР по крови — NIPT / cfDNA или при показаниях инвазивные методы).
Что видно по вашим данным (простыми словами)
• Срок беременности примерно 11 недель 6 дней (CRL ≈ 53 мм) — это стандартный период для комбинации 1‑триместра.
• NT (воротниковое пространство) измерено и помечено как «присутствует»/значение примерно 1.3 мм — это в пределах нормы для данного срока.
• PAPP‑A (маркер плаценты) скорректированное значение (MoM) ≈ 1.03 — близко к среднему, значит нормальный.
• Свободный β‑hCG (корректированный MoM) ≈ 1.20 — тоже близко к норме.
• PlGF (фактор роста плаценты) скорректированный MoM ≈ 0.44 и помечен как «L» (пониженный). Это показатель, используемый для оценки риска проблем с плацентой и риска преэклампсии, а не для хромосом. Низкое PlGF может указывать на повышенную вероятность проблем с плацентой, но сам по себе не означает, что что‑то произойдёт — врач проанализирует вместе с другими факторами.
Риски хромосомных аномалий (как читать)
• В документе посчитаны риски (например, «1:xxxxx»). Чем больше второе число, тем ниже риск. Обычно порог «высокого риска» — 1:100 или 1:250 в зависимости от протокола. В ваших результатах риски по основным трисомиям указаны как очень низкие (по сути «ниже порога»), то есть скрининг отрицательный для трисомий 21, 18, 13.
• Проще: по комбинированному скринингу риск синдрома Дауна у вас очень маленький — результат не требует немедленного инвазивного теста по этой причине.
На что обратить внимание и какие бывают рекомендации
• Поскольку PlGF понижен (MoM ≈ 0.44), врач может обсудить вопрос наблюдения за рисками, связанными с функцией плаценты: возможные варианты — более частый контроль давления, контроль роста плода на скринингах, возможно доп. УЗИ в середине беременности, и в некоторых случаях — профилактика преэклампсии (например, низкая доза ацетилсалициловой кислоты) — но это решение принимает врач с учётом всех факторов (анамнез, давление, масса тела, предыдущие беременности и т.д.).
• Если у вас есть вопросы или есть факторы риска (ранние осложнения в предыдущих беременностях, хронические заболевания), обязательно обсудите это со своим акушером‑гинекологом.
Что можно сделать сейчас
• Показать эти результаты своему ведущему врачу (если ещё не показали).
• Следовать плану наблюдения, который предложит врач (обычно обычное наблюдение и плановый УЗИ‑скрининг 20–22 недель, а при необходимости — доп. контроль).
• Если беспокоит PlGF — врач объяснит, нужно ли что‑то дополнительно (контроль давления, анализы, приём препаратов).
Если хотите, могу:
• Помочь прочитать точные строчки результата, если вы пришлёте фото крупнее и чётче (без личных данных) — тогда точнее объясню каждое числовое значение.
• Объяснить, что означают конкретные термины (PAPP‑A, MoM, NT и т. д.).
Еще раз: окончательное толкование и решение о дальнейших шагах — у вашего врача.